Pädiatrische Begutachtung
Kontinuierliche Überwachung pädiatrischer Patienten
Da es sich bei der XLH um eine chronische, fortschreitende Skeletterkrankung handelt,1–4 ist kontinuierliche Begutachtung von der Kindheit bis zum Erwachsenenalter erforderlich, um die Auswirkungen zu überwachen.5 Kinder sollten auch gebeten werden, Schmerzbereiche zu beschreiben, die bei Praxisbesuchen möglicherweise nicht erkannt werden.
Zur Vermeidung von Hyperkalzämie, Hyperkalzurie, Nephrokalzinose und Hyperparathyreoidismus werden Überwachung und Dosisanpassung in 3-Monats-Intervallen empfohlen5


Skelettbegutachtung bei pädiatrischen Patienten mit XLH
Die XLH ist eine chronische, progressive Krankheit mit Missbildung der unteren Gliedmaßen, Verlust des Wachstumspotenzials und mit dem Alter zunehmender Körperdisproportion. Kinder sollten routinemäßig zur Sicherheit und auf ihr Ansprechen auf die medizinische Behandlung untersucht werden.6,7
Anthropometrische Messungen
Um standardisierte und vergleichbare Ergebnisse zu gewährleisten, wird empfohlen, dass alle anthropometrischen Messungen von ein und demselben Gesundheitsdienstleister durchgeführt werden.9
Tibiofemoraler Winkel
Der tibiofemorale Winkel kann klinisch anhand der interkondylären und intermalleolaren Abstände beurteilt werden. Eine Variation wird zu einer Missbildung, wenn der Betrag der Abweichung vom Normalwert für das betreffende Alter >2 Standardabweichungen beträgt. Das Ansprechen auf die konventionelle Therapie ist definiert als eine Abnahme von der Valgus- oder Varusstellung um 1 cm alle 6 Monate.5,10
Die Begutachtung des altersbezogenen Wachstums und der Proportionen setzt sich aus verschiedenen Begutachtungen zusammen: Steh- und Sitzhöhe sowie Arm- und Beinlänge.9
Die Beinlänge sollte als Stehhöhe im
Vergleich zur
Sitzhöhe gemessen
werden.9



Liegelänge
Für die Messung der Liegelänge sind zwei Personen erforderlich. Der Kopf des Patienten wird auf einem festen Kopfteil gelagert, während die Füße positioniert werden und das Fußteil für die Messung eingestellt wird.
Das Kind wird in Rückenlage auf das Säuglingsbrett gelegt, mit Gesäß und Schulterblättern mit dem Brett in Kontakt. Das Kind sollte mit minimaler Kleidung gemessen werden. Die Deutsche Horizontale (aka. Frankfurter Horizontalebene)13 sollte parallel zu den Kopf- und Fußteilen sein. Der Kopf des Patienten sollte nach oben und die Augen nach vorne gerichtet sein. Auf die Beine sollte ein sanfter Druck ausgeübt werden, um zu verhindern, dass die Knie gebeugt werden, während das Fußbrett verstellt wird, bis es fest an den Fersen des Kindes anliegt.

Wachstum
Kinder mit XLH zeigen im Allgemeinen ein disproportioniertes Wachstum, weshalb eine regelmäßige Messung und Begutachtung wichtig ist.9
Z-Score der altersbezogenen Größe: Die Z-Werte des Wachstums drücken die Abweichungen von den alters- und geschlechtsspezifischen normalen Mittelwerten als Vielfaches der Standardabweichung aus.14
- Der Z-Score basiert auf den Standardreferenzen für das Wachstum, die von normalen Kindern erhoben wurden
- Die WHO empfiehlt, Z-Score von ±2 als Grenze für abnormales Wachstum zu definieren
- Kleinwuchs ist definiert als Z-Score der altersbezogenen Größe < -2 für Personen gleichen Geschlechts


Rachitis verursacht häufig Missbildungen der unteren Extremität und Verlust des Wachstumspotenzials.6
Aufgrund der offenen Epiphysen besteht bei Patienten ein erhebliches Risiko einer rezidivierenden Verkrümmung auf der Ebene der Osteotomie oder nach benachbarter Epiphyse.5
Lebensqualität und körperliche Funktion bei pädiatrischen Patienten mit XLH
Zur Begutachtung der Lebensqualität und der körperlichen Funktion stehen mehrere unterschiedliche Instrumente zur Verfügung
6-Minuten-Gehtest (6MWT)15
Der 6MWT ist ein praktischer, einfacher Test, der misst, wie weit ein Patient in 6 Minuten auf einer flachen, harten Oberfläche gehen kann.

POSNA PODCI16
Ein von den Eltern ausgefüllter Fragebogen zur Begutachtung des allgemeinen Gesundheitszustands, der Schmerzen und der Fähigkeit, am normalen Alltagsleben sowie an den energischeren Aktivitäten junger Menschen teilzunehmen.
PROMIS (Informationssystem zur Messung von patientenberichteten Ergebnissen)17
PROMIS wurde vom NIH entwickelt und verwendet domänenspezifische Maßnahmen zur Begutachtung der körperlichen, seelischen und sozialen Gesundheit.
SF-1018
Der SF-10 for Children™ ist eine kurzes Erhebungsformular, das Punkte enthält, die aus dem CHQ (Child Health Questionnaire) übernommen und so bewertet wurden, dass sie zu einer zusammenfassenden Begutachtung der körperlichen (PHS) und seelisch-sozialen Gesundheit (PSS) führen.
Messen
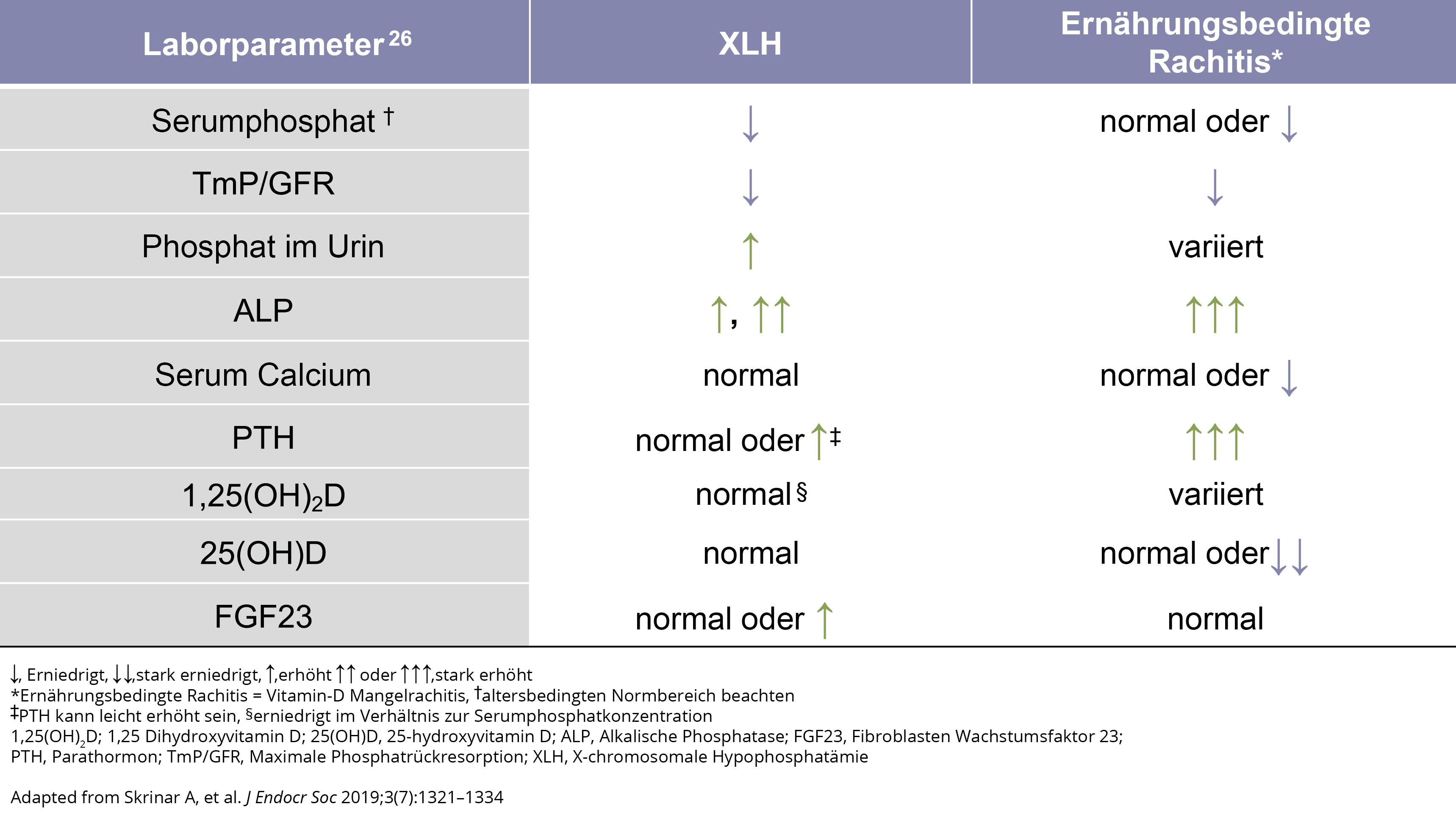
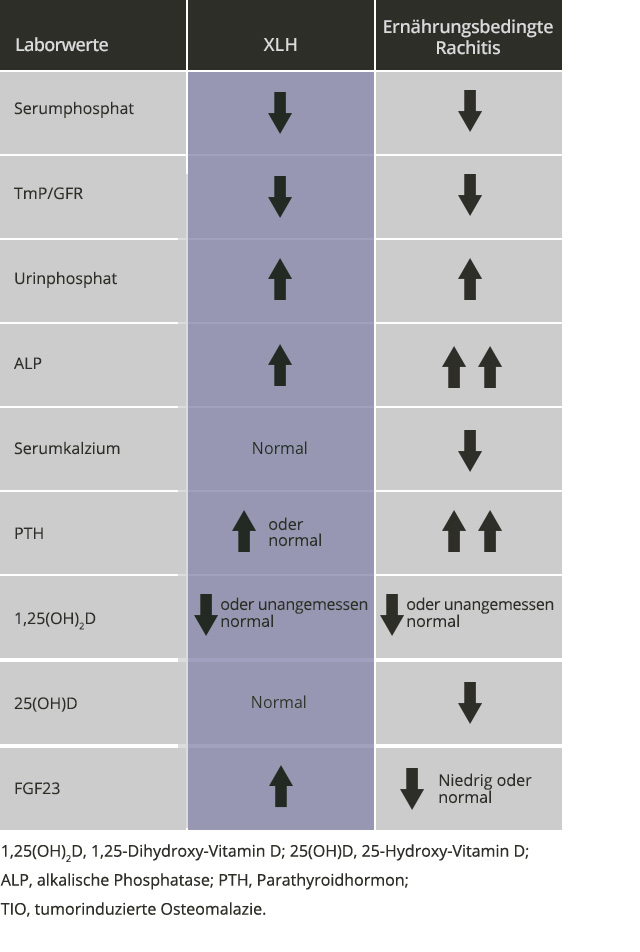
TmP/GFR ist das Verhältnis der maximalen Phosphatreabsorption in den Nierentubuli (TmP) zur glomerulären Filtrationsrate (GFR).6,20–25

1. Beck-Nielsen SS, Brock-Jacobsen B, Gram J, Brixen K, Jensen TK. Incidence and prevalence of nutritional and hereditary rickets in southern Denmark. Eur J Endocrinol. 2009;160(3):491-497. 2. Martin A, Quarles LD. Evidence for FGF23 involvement in a bone-kidney axis regulating bone mineralization and systemic phosphate and vitamin D homeostasis. Adv Exp Med Biol. 2012;728:65-83. 3. Che H, Roux C, Etcheto A, et al. Impaired quality of life in adults with X-linked hypophosphatemia and skeletal symptoms. Eur J Endocrinol. 2016;174(3):325-333. 4. Carpenter TO, Imel EA, Holm IA, Jan de Beur SM, Insogna KL. A clinician‘s guide to X-linked hypophosphatemia. J Bone Miner Res. 2011;26(7):1381-1388. 5. Linglart A, Biosse-Duplan M, Briot K, et al. Therapeutic management of hypophosphatemic rickets from infancy to adulthood. Endocr Connect. 2014;3(1):R13-R30. 6. Ruppe MD. X-linked hypophosphatemia. In: Pagon RA, Adam MP, Ardinger HH, et al, Hrsg. Gene Reviews. https://www.ncbi.nlm.nih.gov/books/NBK83985/. Abgerufen am 20. Oktober 2017. 7. Pettifor JM. What‘s new in hypophosphataemic rickets? Eur J Pediatr. 2008;167(5):493-499. 8. Penido MG, Alon US. Phosphate homeostasis and its role in bone health. Pediatr Nephrol. 2012;27(11):2039-2048. 9. Zivičnjak M, Schnabel D, Billing H, et al. Age-related stature and linear body segments in children with X-linked hypophosphatemic rickets. Pediatr Nephrol. 2011;26(2):223-231. 10. Sass P, Hassan G. Lower extremity abnormalities in children. Am Fam Physician. 2003;68(3):461-468. 11. Stevens NM, Hennrikus WL. 3 cases of genu valgum in medically treated X-linked hypophosphatemic rickets. Austin J Orthop Rheumatol. 2015;2(3):1-3. 12. Gizard A, Rothenbuhler A, Pejin Z, et al. Outcomes of orthopedic surgery in a cohort of 49 patients with X-linked hypophosphatemic rickets (XLHR). Endocr Connect. 2017;6(8):566-573. 13. Frankfort horizontal plane. Merriam Webster Medical Dictionary Online Web site. https://www.merriam-webster.com/medical/Frankfort%20horizontal%20plane. Abgerufen am 17. Oktober 2017. 14. de Onis M, Blössner M. WHO Global Database on Child Growth and Malnutrition. Genf, Schweiz: World Health Organization; 1997. 15. Geiger R, Strasak A, Treml B, et al. Six-minute walk test in children and adolescents. J Paediatr. 2007;150(4):395-399. 16. Daltroy LH, Liang MH, Fossel MH, et al. The POSNA Paediatric Musculoskeletal Functional Health Questionnaire: report on reliability, validity, and sensitivity to change. J Paediatr Orthop. 1998;18(5):561-571. 17. Broderick JE. Advances in patient-reported outcomes: the NIH PROMIS measures. eGEMS. 2013;1(1):1015. 18. Saris-Baglama RN, DeRosa MA, Raczek AE, et al. Preliminary validation of the SF-10v2 for Children among those with and without disabilities. Poster presented at the American Public Health Association 134th Annual Meeting and Exposition; November 4–8, 2006. Boston, MA. 19. Hicks C, von Baeyer C, Spafford P, et al. The FACES Pain Scale - revised: toward a common metric in paediatric pain measurement. Pain. 2001;93(2):173-183. 20. Payne RB. Renal tubular reabsorption of phosphate (TmP/GFR): indications and interpretation. Ann Clin Biochem. 1998;35(pt. 2):201-206. 21. Santos F, Fuente R, Mejia N, Mantecon L, Gil-Peña H, Ordoñez FA. Hypophosphatemia and growth. Pediatr Nephrol. 2013;28(4):595-603. 22. Goldsweig BK, Carpenter TO. Hypophosphatemic rickets: lessons from disrupted FGF23 control of phosphorus homeostasis. Curr Osteoporos Rep. 2015;13(2):88-97. 23. Imel EA, Carpenter TO. A practical clinical approach to paediatric phosphate disorders. Endocr Dev. 2015;28:134-161. 24. Özkan B. Nutritional rickets. J Clin Res Pediatr Endocrinol. 2010;2(4):137-143. 25. Nield LS, Mahajan P, Joshi A, Kamat D. Rickets: not a disease of the past. Am Fam Physician. 2006;74(4):619-626. 26. Haffner D, Emma F, Eastwood DM, et al. Clinical practice recommendations for the diagnosis and management of X-linked hypophosphataemia. Nat Rev Nephrol. 2019;15(7):435-455.
